Пиелопластика
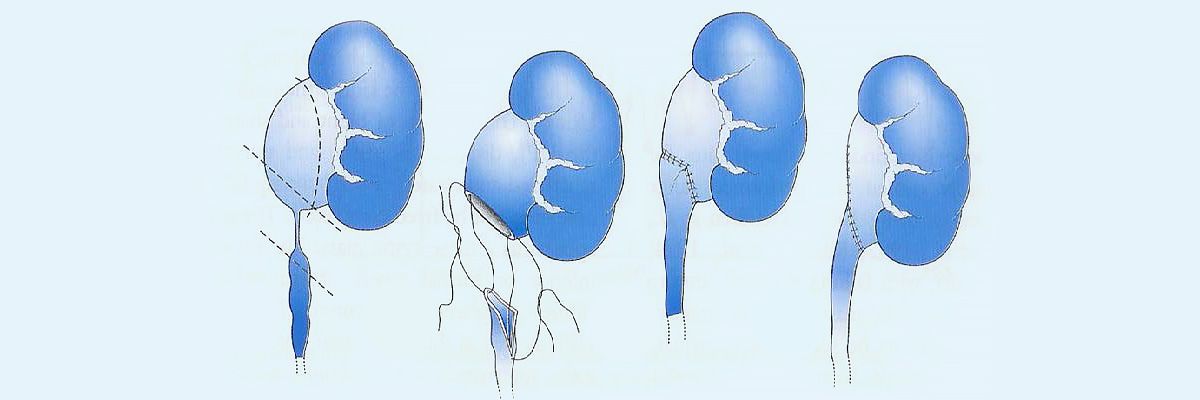
Тип операции для коррекции сужения почечной лоханки определяется только после прохождения необходимого обследования у нас, в Израиле, в одной из государственных или частных клиник.
Врач-хирург принимает решение о методике коррекции порока, основываясь на многих параметрах - возрасте пациента, степени тяжести заболевания, степени функционирования почки, а также, исходя из срочности случая.
Типы пиелопластики:
- Открытая;
- Лапароскопическая трансперитонеальная (чрезбрюшинная);
- Лапароскопическая ретроперитонеальная (забрюшинной). Суть операции заключается в том, что суженный участок мочеточника и часть расширенной почечной лоханки резецируется, после чего заново формируется лоханочно-мочеточниковый анастомоз (пиелопластика по Anderson-Hynes);
- Роботизированная пиелопластика - схожа с лапароскопической, но отличается большей точностью выполнения.
Целью хирургического вмешательства является возобновление нормального функционирования почки и свободного оттока мочи. Испытанный, проверенный многолетним опытом метод подобных операций называется «пиелопластика». Суть операции состоит в отсоединении мочеточника от почечной лоханки с последующим удалением участка, на котором происходит закупорка, и подсоединением мочеточника. На весь период реабилитации после операции в мочеточнике ставится стент или производится нефростомия (дренаж почки с помощью катетера).
Как выполняется лапароскопическая пиелопластика?
Если пиелопластика выполняется с установкой временного стента для оттока мочи, то данную операцию выполняют в два этапа - прежде всего, коррекция почечной лоханки, а после заживления участка операции - изъятие хирургическим путем трубки-стента. Операция выполняется под общей анестезией, лапароскоп опускается через мочеиспускательный канал в мочевой пузырь. Трубку (стент) помещают в мочеточнике. Впоследствии, небольшие разрезы делаются в области живота, они необходимы для введения лапароскопического обрудования в полость живота с целью доступа к почке. Обычно, необходимо 3 или 4 разреза на 0,5-2 см ниже ребер на проблемной стороне.
Узкая часть стыка между почечной лоханкой и мочеточником вырезается. A новая, присоединяется между почками и мочеточником, врач производит сшивание тканей, поэтому очень важно выполнить операцию качественно, точно по плану. Лапароскопоическая или роботизированная операция пиелопластика, впыолняемая в Израиле, имеет несомненные преимущества перед открытой, у нас ее выполняют всего несколько врачей, узкоспециализированные на лапароскопической хирургии мочевыводящей системы у детей и взрослых.
Операция длится в течение примерно 2х-3х часов. Если есть пересечение с сосудом, врач может отодвинуть сосуд или присоединить мочеточник с другой стороны от этого пересечения. При этих условиях для проведения операции потребуется больше времени. В конце процедуры, как правило, слева, рядом с местом операции, присоединяют трубку для дренажа, чтобы вывести в дальнейшем излишнюю жидкость. Её удаляют после того, как жидкость перестает течь, это обычно происходит через день.
Существует еще одна труба (катетер), которая выходит из мочевого пузыря через мочеиспускательный канал и подключается к «катетерному мешку». Её иакже удаляют примерно через день. «Стент» помещают внутрь между почками и мочевым пузырем. По завершении операции его оставляют. Впоследствии, стент удаляется под местной анестезией примерно через 6 недель после операции.
Побочные эффекты лапароскопической пиелопластики
Есть некоторые риски, связанные конкретно с лапароскопией, и риски, связанные с операцией в целом. Риски лапароскопии также связаны с тем, что для её проведения используются небольшие разрезы маленькие медицинские инструменты. Они редки, но тем не менее они включают в себя:
- Отсутствие эффекта от операции. Это происходит у 5-10% пациентов и требует повторной операции. Риски здесь такие же, как и при любой другой открытой операции;
- Дренаж требуется в течение длительного времени. Как правило, все лишнее успевает стечь в течение суток после операции. Если моча просачивается дольше, пациенту потребуется более длительный период дренажа;
- Инфицирование. Это происходит редко из-за применения антибиотиков, но, тем не менее, такие случаи встречаются;
- Повреждение соседних органов и структур. Этот риск имеют все операции, но несколько повышается при проведении лапароскопии. В крайне редких случаях, почки приходится удалять;
- Невозможность проведения лапароскопической операции, подразумевающая собой необходимость проведения открытой операции. Если во время операции появляются существенные трудности для выполнения лапароскопии, она преобразовывается в традиционную открытую операцию;
- Риск кровотечения;
- Повреждение соседних органов брюшной полости. Если это происходит, в очень редких случаях необходимо сделать разрез в брюшной полости, чтобы исправить эту ситуацию.
Появляются ли какие-либо проблемы с мочеиспусканием после лечения?
Сразу после лечения, как правило, у пациента остается катетер. Это трубка, которая сливает мочу из мочевого пузыря. Через день или около того, катетер может быть удален. Как правило, проблемы с мочеиспусканием могут появиться лишь на короткий период.
Внутренняя трубка («стент«) между почками и мочевым пузырем, как правило, удаляется через 3-6 недель после операции. Стент может вызвать дискомфорт или боль при мочеиспускании, которая может ощущаться в спине на стороне операции, ниже живота или в области пениса. Также может быть немного крови в моче. Эти проблемы могут усугубляться при повышении физической активности, но не всегда.
Стент обычно легко удаляют под местной анестезией с помощью специального телескопа вставленного в уретру, т.е. трубку, через которую моча выходит из мочевого пузыря. Это означает, что вам будет необходимо приехать в больницу утром или днем, чтобы провести эту процедуру в амбулаторных условиях. Антибиотики необходимо принимать в течение 3 дней после того, как стент удалят. Три месяца спустя, проводится мочегонная нефрограмма (MAG3 исследование). Это еще одно амбулаторное исследование, которое поможет визуально оценить эффект от операции.
Преимущества лапароскопической пиелопластики в Израиле
Преимущества многочисленны и включают в себя следующее:
- небольшие разрезы кожи - три-четыре сантиметровых надреза, вместо 30-ти сантиметрового разреза;
- улучшенная визуализация при операции (увеличение в 10 раз);
- меньше постоперационной боли, так как разрезы меньше, а мышцы раздвигают, а не разрезают;
- всего 2-4 дня в больнице, по сравнению с неделей, необходимой при открытой хирургии;
- меньшая кровопотеря и уменьшение потребности в переливании крови;
- способность вернуться к работе через 2-4 недели по сравнению с 6-ю и более, необходимыми для восстановления при открытой операции.
Каковы недостатки лапароскопической пиелопластики?
Так как руки врача не находятся непосредственно в теле, контролировать процесс немного тяжелее, чем при открытой операции. В некоторых ситуациях, тактильная обратная связь может быть очень важна. Но это происходит крайне редко.
Что ожидать после операции?
Дренажный катетер обычно удаляется на первый или второй день после операции. Обычно пациент может отправиться домой уже на 2-4 день после операции. После 2 — 4 недель после операции взрослые пациенты могут вернуться к работе. Через несколько недель пациент сможет спокойно сесть за руль.
Реабилитация детей не представляет особой сложности и может проводиться дома с регулярными посещениями врача.
